Esmeralda Banacloy Martínez
Francisco Barrios Marco
Fisioterapeutas
Autores de los Libros:
Diatermia Capacitiva y Resistiva. La Excelencia en electroterapia
El arte de la Diatermia/Radiofrecuencia. Creando Belleza y Funcionalidad
Diatermia Musculoesquelética. Conceptos y aplicaciones clínicas
Diatermia Tecarterapia avanzada en patología neuromusculoesquelética
Cursos Online de Therapy Global Solutions
DIATERMIA / TECARTERAPIA EN EL TRATAMIENTO DEL LIPEDEMA
El lipedema es una lipodistrofia inflamatoria de carácter crónico y progresivo, que se caracteriza por la acumulación patológica de grasa (debido a una hipertrofia y una hiperplasia de los adipocitos causada por la dificultad del organismo para metabolizar correctamente los lípidos), y del líquido intersticial (producto de alteraciones en el sistema venoso y linfático).
El lipedema se manifiesta de forma bilateral y simétrica, normalmente en las piernas y con mucha menos frecuencia en los brazos. Se calcula que el 11% de las mujeres sufren esta patología y puede aparecer en edades bastante tempranas, ya que las alteraciones hormonales que sufre la mujer en la adolescencia pueden predisponerla a padecerla. El lipedema es una enfermedad infradiagnosticada y subestimada.

A menudo se diagnostica erróneamente como obesidad o celulitis. Es importante que las personas con síntomas de lipedema consulten con un médico especialista para recibir un diagnóstico y tratamiento adecuado. El diagnóstico de lipedema se basa en la historia clínica, la exploración física y, en algunos casos, pruebas complementarias, como la ecografía o la resonancia magnética.
La detección temprana mejora las probabilidades de controlar con éxito esta patología, aplicando un correcto tratamiento conservador y explicándole al paciente unas pautas y cuidados higiénicos orientados a minimizar el avance de la enfermedad.
CAUSAS DEL LIPEDEMA
Las causas son numerosas, una persona puede tener uno o varios factores que le predispongan a padecer dicha alteración. Se tiende a pensar que va asociada siempre a la obesidad; pero no es cierto, hay pacientes que están delgados y padecen de lipedema y otros con sobrepeso que no la sufren.
Entre otras causas podemos destacar:
- Endocrinas, las hormonas sexuales femeninas, estrógenos y progesterona, parecen desempeñar un papel importante en el desarrollo del lipedema. El lipedema suele comenzar o empeorar durante los cambios hormonales, como la pubertad, el embarazo y la menopausia.
- Neurovegetativas, la distonía neurovegetativa con alteración de las catecolaminas, adrenalina y noradrenalina, pueden inhibir la lipólisis e incluso en grandes concentraciones estimular lipogénesis.
- Factores genéticos, el lipedema tiene una fuerte predisposición genética. Se ha observado que hasta el 64% de las mujeres con lipedema tienen antecedentes familiares de la enfermedad. Esto sugiere que existen genes que pueden influir en la aparición del lipedema.
- Factores inflamatorios, esta patología también se caracteriza por una inflamación crónica de los tejidos adiposos. Se cree que esta inflamación puede estar causada por una combinación de factores, como la genética, los cambios hormonales y la exposición a toxinas ambientales.
Existen otros factores que también pueden contribuir al desarrollo del lipedema, aunque no son considerados como causas principales de la enfermedad:
- Tabaco, altera la microcirculación y por tanto baja la oxigenación provocando un incremento de radicales libres.
- Constipación.
- Mal funcionamiento hepático que provoca un aumento de toxinas y desechos
- Psicológicas (depresión, ansiedad, estrés aumenta la producción de catecolaminas)
- Trastornos circulatorios.
- Uso de anticonceptivos orales
- Sedentarismo favorece el aumento de grasa y dificulta el retorno venoso.
- Malos hábitos alimentarios, excesivo consumo de grasas, sal e hidratos de carbono. Poca ingesta de agua y de fibra.
- Utilización de prendas de vestir muy ajustadas y tacones altos favorecen el estasis circulatorio.
GRADOS DEL LIPEDEMA
El lipedema se clasifica en cuatro grados en función de la gravedad del acúmulo de grasa, la presencia de dolor y la afectación de los vasos linfáticos
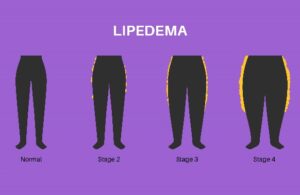
- La fase inicial o grado I de lipedema, se caracteriza por una grasa blanda, generalmente localizada a nivel de la pelvis, glúteos y caderas. No causa dolor ni afecta a los vasos linfáticos. La piel puede estar lisa o con una ligera textura de piel de naranja.
- En el grado 2 el acúmulo de grasa es más pronunciado y puede causar dolor, especialmente al caminar o estar de pie durante mucho tiempo. La piel esta más irregular y con bultos. La grasa es más dura y se distribuye de glúteos a rodillas, con pliegues en la cara interna de las rodillas.
- En el grado 3 el acúmulo de grasa es muy pronunciado, se extiende de glúteos a tobillos, existe una clara desproporción entre la parte superior e inferior del cuerpo. La paciente puede sufrir un dolor intenso, dificultad para caminar y problemas de circulación. La piel puede estar muy irregular y con nódulos grandes.
- El grado 4 es una forma de lipedema que se caracteriza por la afectación de los vasos linfáticos. El acúmulo de grasa obstruye y dificulta el torrente linfático, creando un linfedema secundario al lipedema. Se conoce como lipo-linfedema o linfo-lipedema. La acumulación de grasa y de líquido linfático en los tejidos puede complicar mucho el cuadro y la sintomatología, causar hinchazón, más dolor y mayores problemas de movilidad. En este caso sí se podría dar en una sola extremidad, aquella en la que se haya visto comprometida la circulación linfática. La mejor forma de comprobar el grado de compromiso del sistema linfático es realizar una linfogammagrafía o una linforesonancia.
Tanto el lipedema como el linfedema son dos enfermedades que se caracterizan por un aumento de volumen en las extremidades, pero sus causas y características son diferentes.
El lipedema es una enfermedad crónica que se caracteriza por un acúmulo de grasa simétrica en las piernas y los brazos. El linfedema, por su parte, es una acumulación de líquido linfático en los tejidos, que puede afectar a cualquier parte del cuerpo.
Una de las diferencias clave entre el lipedema y el linfedema es la distribución de la grasa. El lipedema afecta a las extremidades de forma simétrica, mientras que el linfedema puede afectar a cualquier parte del cuerpo, incluyendo las manos, los pies y los dedos.
El signo de Stemmer es un signo clínico que se utiliza para diagnosticar el linfedema. Se realiza pellizcando la piel en la parte superior de los dedos de los pies o de las manos. En el caso del linfedema, la piel será difícil de pellizcar y volverá a su posición original lentamente. En el lipedema, la piel se pellizcará fácilmente y volverá a su posición original rápidamente.
El signo de la copa es una señal física que puede indicar la presencia de linfedema. Se trata de un borde abrupto que se forma en la parte inferior de la pierna, justo por encima del tobillo. Este borde se produce debido a la acumulación de líquido linfático en la pierna, lo cual provoca un aumento de volumen, el signo de la copa puede ayudar a realizar un diagnóstico temprano de esta patología.
En conclusión, el lipedema y el linfedema son dos enfermedades diferentes con causas y características diferentes. El diagnóstico diferencial entre ambas enfermedades es importante para garantizar el tratamiento adecuado.
SÍNTOMAS DEL LIPEDEMA

Los síntomas del lipedema incluyen:
- Aumento de volumen en las piernas y los brazos, que es simétrico en ambas extremidades.
- Dolor y sensibilidad en las piernas y los brazos, que puede ser leve o intenso, debido a la concentración de citoquinas que producen una inflamación neurogénica.
- Sensación de pesadez y rigidez en las piernas y los brazos. Dificultad de movilidad en las articulaciones debido al exceso de volumen
- Hinchazón en las piernas y los brazos, que puede ser leve o severa. El aumento de la presión tisular debido al acúmulo de líquido y a la hipertrofia e hiperplasia de los adipocitos incrementa la sensación dolorosa.
- Fatiga o cansancio general
- Fragilidad capilar, lo que significa que las venas y los capilares son más propensos a romperse, presencia de telangiectasias.
- Alteraciones de la temperatura y en la textura de la piel, que puede volverse más irregular y con bultos.
- Problemas de autoestima
Puede ocurrir que una paciente con un lipedema grado II presente mayores molestias que otra con un grado III.
LOCALIZACIONES DEL LIPEDEMA
- Pelvis
- Nalgas
- Trocánteres (zona de las cartucheras)
- Rodillas y Tobillos.
- Brazos
- Cintura
- Abdomen
- Interior de los muslos
TRATAMIENTOS PARA EL LIPEDEMA
El lipedema no tiene cura, pero existen tratamientos paliativos que pueden ayudar a mejorar los síntomas. El tratamiento del lipedema es complejo y debe ser individualizado en función de la gravedad de la enfermedad, los síntomas y las preferencias de la persona afectada.
El tratamiento conservador que más se suele utilizar para el lipedema es la terapia descongestiva compleja (TDC), y sus objetivos son: reducir la inflamación, el edema y la fibrosis del tejido adiposo, para mejorar la movilidad y la apariencia de brazos y piernas.
Las técnicas de la TDC incluyen:
- Drenaje linfático manual: para ayudar a movilizar el líquido linfático y a mejorar la circulación.
- Presoterapia: complementa el tratamiento manual y favorece el drenaje del líquido linfático.
- Uso de prendas compresivas: con la finalidad de mantener el líquido linfático en su lugar y a prevenir el edema.
Otros tratamientos que pueden ayudar a mejorar los síntomas del lipedema son:
- Una dieta saludable y ejercicio regular pueden ayudar a mejorar los síntomas del lipedema. La dieta correcta puede ayudar a reducir la inflamación y el peso, lo que puede mejorar la apariencia de las piernas y los brazos. Se recomienda fundamentalmente una dieta antiinflamatoria, ejemplo: cetogénica, ayuno intermitente...), antiálgica (que contenga Vitaminas A, D, omega 3, jengibre, cúrcuma, albahaca, romero, tomillo, pimienta negra, canela, orégano) y anti estrogénica (con polifenoles, omega 3 y licopenos). El ejercicio regular mejorará la circulación y la movilidad; pero hay que tener en cuenta que esta patología no responde bien al ejercicio de alta intensidad, ya puede aumentar el dolor.
- Medicamentos para reducir el dolor y la inflamación. Los medicamentos más utilizados son los antiinflamatorios no esteroideos (AINE), los analgésicos y los ansiolíticos.
La cirugía puede ser una opción para las personas con lipedema grave. El tipo de cirugía que se realiza depende de la gravedad del lipedema y de las áreas afectadas. En general, la liposucción es el procedimiento más utilizado.
Hay diferentes técnicas de liposucción que pueden utilizarse para el lipedema. La técnica más utilizada es la liposucción asistida por agua (WAL), la cual utiliza una solución salina para ablandar la grasa y facilitar su extracción.
Otras técnicas de liposucción que pueden utilizarse para el lipedema incluyen la liposucción asistida por ultrasonido (UAL) y la liposucción asistida por láser (LAL).
La cirugía de lipedema es un procedimiento seguro, pero como cualquier cirugía, conlleva riesgos. Los riesgos más comunes incluyen:
- Sangrado
- Infección
- Hematoma
- Lesiones nerviosas
- Lesiones a los vasos linfáticos
Es importante elegir un cirujano plástico con experiencia en el tratamiento del lipedema. El cirujano debe realizar un examen físico completo y discutir los riesgos y beneficios de la cirugía con el paciente.
El postoperatorio de la cirugía de lipedema suele ser de unas 2-3 semanas. Durante este tiempo, el paciente puede experimentar dolor, hinchazón y hematomas. El cirujano puede recomendar el uso de prendas de compresión para ayudar a reducir la hinchazón.
La cirugía de lipedema puede mejorar significativamente la calidad de vida de las personas con esta condición. Sin embargo, es importante tener en cuenta que la cirugía no es una cura, y que el lipedema puede reaparecer con el tiempo.
TRATAMIENTO CON DIATERMIA / RADIOFRECUENCIA EN EL LIPEDEMA
La diatermia es una tecnología no invasiva que utiliza ondas electromagnéticas para calentar los tejidos profundos. Este calentamiento tiene una serie de efectos fisiológicos y acciones en el cuerpo humano que son beneficiosos en el tratamiento del lipedema, incluyendo:
- Aumento de la circulación sanguínea: Esto ayuda a eliminar las toxinas y los desechos del tejido graso, y a mejorar el aporte de nutrientes y oxígeno.
- Disminución de la inflamación: lo que favorecerá la reducción del dolor y la hinchazón asociados al lipedema.
- Reducción de la fibrosis: que mejorará la elasticidad y la movilidad de la piel.
- Facilidad de penetración de principios activos: La diatermia puede ayudar a que los principios activos de los productos cosméticos penetren más profundamente en la piel, lo que puede ayudar a reducir la grasa y mejorar la circulación.
El tratamiento del lipedema con diatermia se puede realizar de varias maneras. Una opción es usar una crema de radiofrecuencia que contenga principios activos lipolíticos, drenantes o reestructurantes. Otra opción es aplicar un cosmético con estas características de forma tópica antes de comenzar la sesión de diatermia.
En cualquier caso, es importante que el tratamiento sea realizado por un profesional cualificado. La diatermia puede ser un tratamiento eficaz para el lipedema, pero es importante utilizarlo de manera segura y adecuada.
Aquí hay algunos consejos para utilizar la diatermia en el tratamiento del lipedema:
- Elige el tamaño y el tipo de electrodo adecuados para la zona de tratamiento.
- Utiliza una intensidad que sea cómoda para el paciente, pero que produzca una sensación de calor.
- Evita utilizar cremas que den frío o calor.
- Avisa al paciente de que puede sentir molestias durante el tratamiento, sobre todo en las sesiones iniciales, donde hay bastante edema y compresión de terminaciones nerviosas.
- Realiza el tratamiento de forma regular para obtener los mejores resultados.
La diatermia es una opción de tratamiento prometedora para el lipedema. Puede ayudar a reducir la grasa, el dolor y a mejorar la apariencia y la salud de la piel. También podemos utilizarla en el tratamiento pre y postquirúrgico.
PROTOCOLO DE TRATAMIENTO CON DIATERMIA PARA EL LIPEDEMA
Como siempre, este protocolo es orientativo, se ha de adecuar a las particularidades de cada paciente y al estado en el que se encuentra en el momento de realizar la sesión de diatermia la patología a tratar. El tratamiento precoz mejorará las expectativas de los resultados y ayudará a evitar o ralentizar el progreso de la afección.
Aplicación del electrodo capacitivo: lo desplazaremos sobre toda la zona afectada, en un principio buscamos un contacto pleno del electrodo manual capacitivo con la superficie a tratar, pero sin ejercer demasiada presión, sobre todo en las sesiones iniciales.
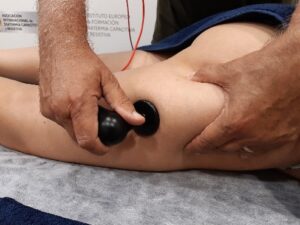
Colocación de la placa pasiva: en principio si lo que vamos a tratar son las extremidades inferiores lo ideal sería colocarla a nivel lumbar, a nivel de los riñones, aplicando una geometría longitudinal. O en el caso de que el paciente esté en decúbito prono la placa la situaríamos a nivel del abdomen.
Tiempo de tratamiento total: 15-20 minutos por pierna, en función de la extensión del lipedema.
Intensidad: trabajaremos con potencias medias-bajas, dependiendo del equipo que tengamos. Lo importante es que la paciente perciba una sensación de calor suave, muy agradable, grado II, con la finalidad de incrementar tanto la microcirculación como la macrocirculación; pero sin llegar a producir extravasación por exceso de calor. Si nuestro equipo de diatermia tiene un programa pulsado se recomienda usarlo, ya que este nos permite trabajar con una potencia más altas sin elevar demasiado la temperatura. En principio usaremos el pulsado 50, que es el más atérmico, de esta forma evitaremos complicar el problema circulatorio existente.
Frecuencia: ya que vamos a trabajar planos superficiales e intermedios, programaremos el equipo con frecuencias medias/altas entre 470KHz,700KHz y 1MHz
Aplicación electrodos resistivos. Trabajaremos fundamentalmente aquellas zonas donde encontremos fibrosis. El incremento térmico en el interior del tejido favorecerá el aumento de riego sanguíneo, mejorará la viscoelasticidad y aportará los nutrientes que propicien la posible regeneración del tejido dañado. Podemos usar tanto los electrodos resistivos manuales clásicos como las herramientas miofasciales. Recordar no hacer demasiada presión.
Colocación de la placa pasiva: podemos dejarla en el mismo lugar que estaba durante el tratamiento capacitivo o aplicar una geometría más transversal cuando trabajemos la fibrosis. En caso de trabajar el edema con las herramientas miofasciales la dejaremos en una posición lo más proximal posible, a nivel renal estaría bien. Ello favorecerá el drenaje linfático.
Tiempo de tratamiento: 10 minutos por pierna aproximadamente.
Intensidad: tanto si trabajamos con las fascia tools como con los electrodos resistivos manuales buscaremos sensaciones térmicas suaves, es decir, mantener la temperatura generada con el tratamiento capacitivo, lo que correspondería a un Grado II. Para ello, casi tendríamos que realizar un tratamiento prácticamente atérmico, ya que si ponemos una potencia más elevada se sumaría el efecto del tratamiento capacitivo al del resistivo y la sensación térmica del paciente al final de tratamiento podría ser demasiado alta, y no es lo que buscamos en estos casos que se caracterizan por una alteración del sistema circulatorio.
Frecuencia: dejaremos la misma que la empleada durante el tratamiento capacitivo.
Periodicidad de las sesiones: Las dos primeras semanas trabajaremos en días alternos, tras la segunda semana de tratamiento lo recomendado sería un par de sesiones hasta que veamos que se va estabilizando la mejoría. A posteriori una sesión a la semana y después cada 15/20 días, para realizar un mantenimiento.
Como siempre, hay que tener en cuenta las contraindicaciones relativas y absolutas de la aplicación este tipo de corriente de alta frecuencia. Por ello, es muy importante, asegurarnos durante la anamnesis que nuestra paciente no presenta ninguna de las condiciones absolutas que imposibilitarían realizar el tratamiento con este tipo de corrientes.
Tratamiento complementario a la diatermia: presoterapia, medias de compresión terapéutica, ultracavitación.



